診療・各部門
乳癌治療
当院は『独立行政法人地域医療機能推進機構』のグループ病院であり、患者様のお住いの地域において、高度かつ最善の治療を提供することを使命としております。乳癌に関してもご自宅の近くの当院において最先端の専門治療を受けることが可能です。乳癌の治療においては手術以外に抗癌剤やホルモン治療など、長期間に通院治療が必要になる場合が多く、自宅に近いという利便性はとても大切です。
当院には救急外来も併設しているため、365日24時間、休日も含めていつでも体調不良や急変に対応できます。
初発の時も不幸にして再発した時も、常にベストの治療を速やかに安心して受けていただけますよう心がけております。
乳房にしこりや痛みなど自覚症状のある方
しこりとして触れるものが良性か悪性化かを調べるために、視触診・マンモグラフィ・超音波の検査を行います。
必要に応じて、細胞診(細い注射針で細胞を吸い出す)や針生検(局所麻酔下にボールペンの芯ぐらいの太さの針で組織を採取する)を行います。
乳癌検診の2次検査を受けるように言われた方
2次検査では、1次検査で指摘されたところを詳しく見るために、超音波検査など必要な検査を追加します。場合によっては、細胞診(細い注射針で細胞を吸い出す)や、針生検(局所麻酔下にボールペンの芯ぐらいの太さの針で組織を採取する)を行い、経過観察でよいものか、治療を要するものかを調べます。
乳癌と診断された場合
まずは、乳癌のタイプと、進行の程度を調べて、最適の治療法を検討します。乳癌のタイプは針生検(局所麻酔下にボールペンの芯ぐらいの太さの針で組織を採取する)で主に行います。女性ホルモンと関連があるか、HER2受容体(増殖因子の一つで悪性度の指標)があるかをみて、ホルモン剤や抗がん剤、分子標的治療薬の効果を予測します。
また、各種検査で①乳房内での癌のひろがり(主にMRI検査で調べます)、②脇の下のリンパ節やその他のリンパ節への広がり(主にCT検査で調べます)、③全身への広がり(主にPET検査で調べます)、で癌の進行度すなわち病期(ステージ)を決めます。ステージは0~IVまであります。
ステージ0は非浸潤癌(乳管内病変にとどまるもの)で、手術±放射線療法で根治が得られます。
ステージI~IIまでは明らかな遠隔転移を伴っておらず、手術が可能と考えられる場合で、局所疾患か全身疾患かを見極めつつ、手術、放射線療法、薬物療法の中から必要な手段を適切な順序で治療します。
ステージIIIは基本的に全身的薬物療法を行います。局所制御のためには手術や放射線療法を追加する場合もあります。ステージIVは症状緩和、症状発現予防、延命を目指した全身治療を行います。
手術について
MRIやCTの検査で乳癌の広がりを診断して、癌の範囲を正確に診断し、過不足なく切除する術式を検討します。
画像上腋窩リンパ節転移の可能性が低い人は、後述するセンチネルリンパ節生検を行い、必要最小限の侵襲となるようにしています。乳房温存手術+センチネルリンパ節生検の場合、術後4~5日で退院が可能です。
乳房切除+腋窩郭清の場合でも術後約7日で退院となります。乳房温存術の術後には原則として補助放射線治療が必要です。術後に通院で5~6週間行います。病変が広範囲にある場合は乳房切除の適応となります。その場合、希望に応じて乳房再建術も選択肢になります。

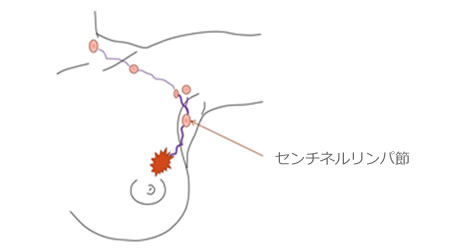
センチネルリンパ節生検について
画像診断で明らかなリンパ節への転移が確認できなかった場合、手術時に癌が最初に転移するといわれる見張り役のリンパ節(センチネルリンパ節)を検査します。癌細胞は原発巣に直結するリンパ節(センチネルリンパ節)に転移した後、さらにリンパ管を経て他のリンパ節に転移するといわれています。したがって、この検査は、センチネルリンパ節に癌の転移がなければ、それ以外のリンパ節への転移はないという考えにより行われる検査です。センチネルリンパ節を確認するには、主に色素法を用います。
これは、手術時に乳輪皮下に色素を注入し、リンパ管を通って色素に染まったリンパ節をセンチネルリンパ節として取り出して、手術中に転移の有無を顕微鏡で検査します。センチネルリンパ節生検を行って転移が認められなかった場合には、それより下流へのリンパ節転移は極めてまれなことから、それ以外のリンパ節郭清は行われません。
逆に、センチネルリンパ節に転移を認めた場合には、それ以外のリンパ節へも転移している可能性があることから、さらに腋窩リンパ節郭清を追加することになります。
薬物療法について
乳癌は手術で局所の癌細胞を完全に取り除いたとしても、目に見えない微小な癌細胞が全身に広がっている(微小転移)可能性があり、「全身の病気」であるといわれています。
このため、局所療法(手術、放射線療法)に全身療法(薬物療法)を組み合わせて治療を行うことが一般的です。
1. 化学療法
化学療法とは抗癌剤を使って治療する方法です。抗癌剤は細胞の増殖の盛んなところに作用するので、癌細胞だけでなく血液をつくる骨髄や、消化器、髪の毛の細胞などが影響を受けやすくなります。
骨髄が影響を受けると白血球が減り、体の抵抗力が低下して感染症にかかりやすくなります。また、吐き気や嘔吐などの消化器症状や脱毛などが症状としてあらわれることがあります。副作用は使用する抗癌剤によってあらわれる症状やその時期が異なります。どのような副作用がいつあらわれるのかをあらかじめ確認し、またその対処法も知っておくとよいでしょう。
2. ホルモン療法
女性ホルモン(エストロゲン)を取り込むことで増殖する性質の乳癌(ホルモン依存性の乳癌)では、エストロゲンの産生を抑えることができれば再発を抑制することがでるので、長期にわたり治療を継続します。
さまざまな臨床試験の結果から、ホルモン療法は2~3年間の治療よりも5年間治療を継続したほうが生存率が高いことが証明されています。
3. 分子標的治療
癌細胞に特異的または過剰に発現する特定のタンパク質や分子を薬で狙いうちする方法です。
乳癌にはHER2(ハーツー)というがん細胞を勢いづかせる増殖因子があり、その受容体が陽性である場合、これらを標的とする治療法があります。
放射線療法について
正常の細胞とがん細胞では、放射線に対する感受性が異なるので、適切な量の放射線を照射することにより、正常細胞には障害を与えずにがん細胞だけを殺すことができます。
乳房温存術後の方に行います。温存術では十分に余裕を持って腫瘍を切除しますが、それでも細胞レベルで微小ながん病巣が残ってしまう可能性があります。そのため、放射線治療を行い、微小ながん細胞を根絶させます。
一般に1日1回、週5回で25回前後の照射となります。1回の照射に要する時間は5~10分程度と短いため、通院治療で行います。
副作用として、主に皮膚の障害があげられます。日焼けのように皮膚が赤くなったり、皮膚がカサカサしますが、治療直後に一過性に見られ、時間とともに治癒するものがほとんどです。 治療後数ヶ月から数年たってから乳房が硬くなったり縮んだりすることがあります。放射線による肺炎が出ることがありますが、いずれも頻度としては1%程度と非常に低いものです。また、一部の乳房切除術後、再発・転移した方に行う場合もあります。